健康知识
【友谊科普】消化道早癌“全链条诊治”,科学守护消化道健康
今年4月15日—21日是第32个全国肿瘤防治宣传周,今年宣传周的主题为“早防早筛早治 同心携手抗癌”。我国消化道肿瘤高发,早发现、早诊断、早治疗对提升肿瘤患者生存率与生活质量十分重要。消化道早癌“全链条诊治”是一套完整系统的诊疗管理理念,把消化道早癌的防治看作一个连续的、环环相扣的过程。今天,我院消化中心主任医师刘揆亮、主治医师李文坤将详解消化道早癌全流程规范诊治,帮助大家科学守护消化道健康,远离肿瘤风险。
什么是消化道早癌?
消化道早癌是指发生在食管、胃、大肠等消化道器官的早期恶性肿瘤。这里的“早”有两层含义:时间上早,指癌症刚刚发生不久,癌细胞数量还不多;深度上早,癌细胞还局限在消化道的最表层——粘膜层,或者刚刚侵犯到粘膜下层。
其主要特点为:
症状不明显:70%以上的早癌患者没有明显症状,发现主要靠内镜筛查。
治疗简单:大多数消化道早癌可以通过内镜微创治疗,不需要外科手术、放化疗。
治愈率高:规范治疗后,消化道早癌的5年生存率超过90%,甚至可以达到痊愈。
生活质量影响小:因为是内镜下手术,仅切除病变的黏膜,不需要外科手术,不需要切除器官,无消化道重建,治疗后仅需1-3天禁食及用药,基本不影响正常生活。
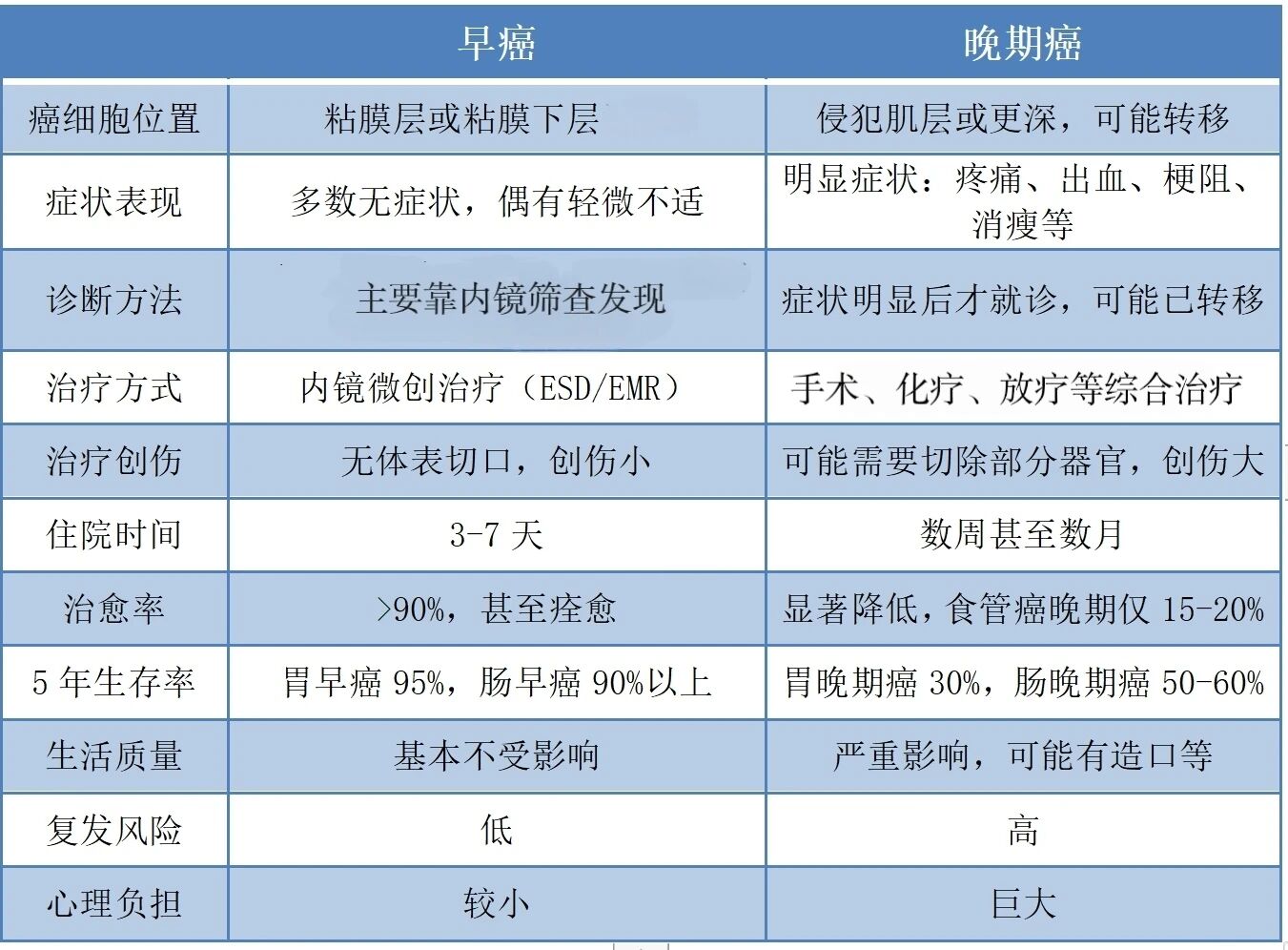
消化道早癌和晚期癌的区别如下:
什么是“全链条诊治”?
“消化道早癌全链条诊治”的理念最早由消化领域知名专家,我院党委副书记、院长张澍田教授提出,近年来在业内愈发受到重视。“全链条诊治”是一个完整的、系统化的管理理念,它把消化道早癌的防治看作一个连续的、环环相扣的过程。全链条概念涵盖多个方面,首先是内镜诊治的全链条,涉及癌前疾病、早期癌症筛查、术前诊断、术中处理以及术后随访等环节,还涉及病理、麻醉、护理、影像、外科等多分学科。具体包括九个关键环节:1、癌症的预防;2、早筛查,早发现;3、早诊断;4、早治疗;5、标本前处理;6、标本处理;7、病理报告;8、围术期管理;9、术后随访。
哪些人需要做消化道早癌筛查?
筛查并非人人都需要,但以下几类人群强烈建议定期行胃肠镜筛查:
1、年龄因素
无论有无症状,建议40岁开始筛查胃肠镜。作为消化道肿瘤的高发区,我们国家目前相关的指南将建议首次胃肠镜检查的年龄由45岁提前到了40岁。有高危因素者可提前到35岁,主要包括有消化道肿瘤家族史、有癌前病变及癌前疾病病史(萎缩、肠化、溃疡、IBD等)。
2、家族遗传因素
一级亲属(父母、子女、兄弟姐妹)有消化道癌病史;二级亲属有消化道癌病史且发病年龄<50岁;家族性腺瘤性息肉病等遗传性疾病。
3、个人疾病史
慢性萎缩性胃炎伴肠上皮化生、胃溃疡反复发作、腺瘤性息肉、Barrett食管、炎症性肠病(溃疡性结肠炎、克罗恩病)、既往有消化道癌病史。
4、幽门螺杆菌感染
现症感染:未治疗或治疗失败;既往感染:有长期感染史。
5、不良生活习惯
吸烟史>20年;每日酒精摄入>40克;喜食腌制、熏制食品;蔬菜水果摄入不足;BMI>28。
6、症状表现
上腹部不适:疼痛、饱胀、反酸等持续存在;吞咽不适:吞咽困难、疼痛;消化道出血:黑便、呕血;不明原因消瘦:6个月内体重下降>5%;不明原因贫血。
筛查建议:
一般风险:40岁开始,每3-5年一次胃镜,每5-10年一次肠镜。
中等风险:提前到35岁,每2-3年一次。
高风险:提前到30岁,每年一次。
筛查方法有哪些?
1、上消化道的筛查方法
主要包括胃镜、血清学筛查、呼气试验、影像学检查。其中胃镜检查是筛查上消化道病变的金标准,其优点包括可以直接观察,如有病变可以直接活检,也可以行EMR、ESD等治疗。主要包括以下类型:
(1)普通胃镜:是在患者清醒状态下完成检查,主要不适是恶心感,现在镜子较之前更细更软,配合医生技巧和局部麻醉,大多数人都能耐受。
(2)无痛胃镜:在静脉麻醉下完成,患者用药后几秒即可进入麻醉状态,检查过程中完全感受不到痛苦,检查效果更好。目前,北京友谊医院无痛胃肠镜检查无年龄限制,只要没有严重的心脑血管疾病及其他合并症,经麻醉医生评估后均可行无痛胃肠镜检查。
(3)胶囊胃镜:主要是指磁控胶囊胃镜,只需吞服一粒1.5cm大小的胶囊即可,可以清晰显示胃内情况,但是该方法不能进行活检,如发现问题仍需胃镜检查活检,目前主要用于健康体检、有严重合并症不能耐受胃镜检查者。
血清学检查主要包含胃蛋白酶原I/II、胃泌素-17、Hp(幽门螺杆菌)抗体;碳13/14呼气试验用于检测幽门螺杆菌。
2、下消化道筛查方法
主要包括肠镜检查、粪便检查(潜血和DNA检测)、影像学检查。其中,肠镜是筛查的金标准,其优点同样是可以直接观察,如有病变可以直接活检,也可以行EMR、ESD等治疗。也是分为普通肠镜和无痛肠镜,普通肠镜的痛点主要为进镜过程中部分患者感觉腹痛、腹胀明显。肠镜术前准备需要喝清肠药,量大,且口感差,也是影响肠镜普及的一个原因,近些年清肠药的剂型和口感有所改善,比之前要好一些。
如何选择筛查方式?
对于有症状或高危者,建议直接选择胃肠镜检查;对于一般风险的患者,可以先做血清学或粪便检查。选择内镜检查的患者,如恐惧心理重,建议选择无痛内镜。对于基础病较多,不能耐受内镜检查的患者,建议考虑胶囊内镜或腹部影像学检查(如CT、核磁)。
重要建议:1、不要因为害怕而拒绝检查,一次检查可能挽救生命;2、选择正规医院;3、与医生充分沟通,表达您的顾虑和需求;4、无痛内镜需要家属陪同。
内镜检查发现可疑病变怎么办?
发现可疑病变是筛查的重要目的,这时候需要启动精准诊断流程。对于医生来说,先要详细观察评估,根据观察结果,在病变最可疑处活检,送病理检查,必要时完善特殊染色、分子检测等,对于疑难病例还可以组织多学科(MDT)讨论。综合患者年龄、合并症及意愿,向患者和家属解释病情,介绍各种选择的利弊,给出合理的治疗建议及方案。
对于大家比较关心的,发现了息肉切不切、什么时间切除的问题,消化中心目前的标准是:胃底腺息肉、结肠炎性息肉、结肠增生性息肉癌变风险低,尽量在初次发现时取病理活检,一般无需行内镜下切除;对于结肠腺瘤性息肉,小于0.5cm门诊直接钳除;个头大、数量多的息肉需要进一步住院治疗。
活检会促进癌症扩散吗?
活检的目的包括区分肿瘤良恶性以避免误诊误治,确定病理类型以指导治疗方案选择,评估风险来判断复发转移风险、预测治疗效果和生存期。规范的活检不会促进癌症扩散。所有权威指南都推荐必要时的活检。不做活检的风险反而更大,包括发生误诊、漏诊、盲目治疗等问题。
消化道早癌怎么治疗?需要开刀吗?
目前大多数消化道早癌不需要开腹手术,内镜下即可完整切除病变。主要方法包括内镜粘膜下剥离术(ESD)、内镜粘膜切除术(EMR)、射频消融术(RFA)。
目前我们最常用到的手术方式为ESD,是消化道早期肿瘤首选的微创治疗方式,得到了国际及国内多项指南和共识的推荐。它的优点包括创伤小、并发症少、恢复快等。
消化道早癌内镜治疗后,需要怎么随访?
规范随访是确保长期疗效的关键,是治疗不可分割的一部分。随访的主要目的包括:监测治疗效果,确认治疗是否彻底;早期发现病变复发(原位或异位),早期治疗;指导改善生活方式,预防再发,缓解焦虑,增强患者信心。
随访方案要跟患者年龄、肿瘤的部位、病理类型、术后病理评估等情况制定个性化的方案:
术后第一年:随访的关键期,一般在术后3个月安排第一次复查,评估创面愈合;术后6个月安排第二次复查,重点评估病变有无复发,术后12个月安排第三次复查,全面评估胃肠道情况;
术后第二年:每6个月一次复查;
术后第三至五年:每年一次复查;
术后五年后:长期监测,每1-2年复查一次。
复查的内容大致包括:1、详细问诊,了解有无新发症状;2、体格检查,一般状况评估;3、血液检查:肿瘤标志物等;4、内镜检查:最重要的检查项目;5、影像学检查:必要时CT、超声等;6、病理检查:如有可疑,再次活检。
上述的随访针对大多数患者,对于部分高危患者应缩短随访间隔,加强监测。随访过程中,如发现肿瘤局部复发,可选择再次内镜治疗,如发生区域复发,可能需要补充外科手术;如果发生远处转移,需要综合治疗。
日常生活中如何预防消化道早癌?
消化道早癌的预防采取三级预防策略:
一级预防,也就是病因预防:1、控制危险因素:戒烟限酒,健康饮食;2、根除幽门螺杆菌:幽门螺杆菌感染是胃癌发生一级致癌因素,根除幽门螺杆菌后可降低胃癌风险50%;3、有研究提示接种HPV疫苗可预防食管癌。
二级预防包括:定期筛查、及时就诊、规范诊断,做到早发现、早治疗。
三级预防包括:接受规范的治疗、治疗后定期随访,预防复发和再发。
具体预防措施包括:
1、饮食方面:多吃新鲜蔬菜、水果、全谷物,少吃腌制、熏制、油炸食品,控制盐摄入<6克/天,红肉适量;注意食物温度,避免进食过烫食物。
2、生活方式:吸烟是明确致癌因素,与多种肿瘤相关,酒精增加食管癌、胃癌风险,因此要戒烟戒酒;适度的运动,建议每周至少150分钟中等强度运动,包括跑步、游泳等;控制体重,BMI保持在18.5kg/m²-23.9kg/m²。
3、感染控制:幽门螺杆菌是胃癌的高危因素,建议定期规范检测,及时治疗;HPV病毒与食管癌相关,注意防护,必要时接种疫苗。
4、疾病管理:对于癌前病变或者癌前疾病,包括慢性萎缩性胃炎、腺瘤性息肉、Barrett食管、炎症性肠病等,要规范治疗,定期复查内镜。
5、筛查是最好的预防:建议普通人群40岁开始筛查,高危人群应提前随访时间;根据危险分层,选择合适的筛查方法和频率;消化道肿瘤异时性肿瘤发生率约为3-15%,建议长期规律筛查、随访。
(消化中心 刘揆亮、李文坤)


 微博
微博 微信
微信

 京公网安备11010202008305号
京公网安备11010202008305号