健康知识
【友谊科普】冠心病合并重度肾功能不全患者的用药管理
心内科医药联合门诊是由心内科专家与临床药师联合出诊,组成多学科诊疗团队,致力于为心血管疾病患者提供“临床+药学”一体化的精准、个体化诊疗服务,旨在实现最佳疗效与最高安全性的统一。本文将通过一位78岁老年女性患者的真实案例,带您走进心内科医药联合门诊的日常,了解心内科医药联合门诊如何为患者提供个性化的药物使用指导。
药学门诊药物治疗管理案例系列(六):冠心病合并重度肾功能不全患者的用药管理
李阿姨患冠心病(药物球囊术后)、高血压3级、慢性肾脏病(CKD3期,中度肾功能不全)、双下肢静脉血栓、类风湿性关节炎等多种疾病,其用药方案的调整过程可谓一波三折,尤其是降压治疗。在治疗过程中,她先后遭遇了“肌酐飙升”和“血钾升高”两大危机,当血压终于平稳时,又出现了重度的双下肢水肿,这不仅考验着医生的决策,也凸显了临床药师在精准用药管理中的关键作用。
药物治疗管理过程
本文将以李阿姨的真实用药调整过程为例,通过问答的形式,层层剥茧,深入剖析三个核心的临床问题,同时展现医药联合门诊为患者提供的“诊断-治疗-用药管理-随访教育”的全方位、精细化服务。
1、 高血压合并重度肾功能不全患者,初始治疗时该如何选择降压药;药物治疗过程中如何监护有效性和安全性?
2、 当血压终于达标,患者又出现药物引起的双下肢水肿时,如何调整方案?
3、除了降压药,冠心病其他常用药物如调脂药、抗栓药等,在肾功能不全时应如何考量?
问题1:降压治疗的“十字路口”——肾功能不全时,如何选择与调整降压药?
对于冠心病合并肾功能不全的患者,降压治疗的目标不仅是控制血压,更重要的是通过平稳降压,实现两大终极目标:延缓肾功能恶化的速度和降低心血管事件(如心肌梗死、脑卒中)的发生风险。血压控制目标通常建议在130/80 mmHg以下,但需个体化,避免过度降压导致肾灌注不足。
初始药物治疗方案
考虑到该患者可能由风湿性疾病相关药物引起的顽固性高血压,同时合并轻微的双下肢可凹性水肿,在初始治疗中,医生采用了“沙库巴曲缬沙坦(日剂量400mg) + 硝苯地平控释片(日剂量60mg) + 吲达帕胺缓释片(日剂量1.5mg,水肿时加服)”的强效联合降压方案,血压基本达标。
1、肾素-血管紧张素-醛固酮系统(RAAS)抑制剂——降压“王牌军”
在降压药的大家族中,RAAS抑制剂无疑是心肾疾病治疗领域的“王牌军”。这类药物包括“普利”类(ACEI)、“沙坦”类(ARB)以及本案例中患者使用的“沙库巴曲缬沙坦”(ARNI)。这类药物对肾脏具有保护作用,能有效降低蛋白尿,改善CKD患者的肾脏预后。
注意事项:血肌酐升高不是RAAS抑制剂的禁忌证。在用药初期,部分患者会出现血肌酐水平的轻度上升,这通常是由于药物改变了肾小球内的血流动力学状态(降低了出球小动脉压力),是药物起效的正常反应。一般认为,只要肌酐升幅不超过基线值的30%,且没有持续恶化,就可以继续用药并密切监测。对于重度肾功能不全的患者(估算肾小球滤过率eGFR < 30ml/min/1.73㎡或血肌酐 > 265μmol/L),使用RAAS抑制剂需格外谨慎,可能需要减量或暂停使用,并密切监测血肌酐和血钾水平,以防急性肾损伤和高钾血症。
2、钙通道阻滞剂(CCB)——降压“主力军”
当RAAS抑制剂的使用受限时,钙通道阻滞剂(CCB),即我们常说的“地平”类药物,就成为了CKD患者降压治疗的“主力军”。CCB类药物最大的优点在于其降压效果确切、平稳,且其消除(代谢、排泄)主要不依赖肾脏。这意味着,无论患者的肾功能处于哪个阶段,甚至到了透析,CCB类药物通常都无需根据肾功能调整剂量,这为临床用药提供了极大的便利性和安全性。此外,它们不影响血钾、血糖和血尿酸水平,副作用相对较少。
CCB家族主要分为两类,它们的特点和适用人群有所不同:
二氢吡啶类钙通道阻滞剂 (DHP-CCB):代表药物有硝苯地平、非洛地平、氨氯地平等。它们的主要作用是强力扩张外周血管,因此降压效果非常出色。但其主要副作用也与此相关,包括脚踝水肿(最常见)、反射性心率加快、面部潮红和头痛。
非二氢吡啶类钙通道阻滞剂(Non-DHP-CCB):代表药物有地尔硫卓、维拉帕米。它们在扩张血管的同时,还能直接作用于心脏,减慢心率、减弱心肌收缩力。因此,它们特别适合合并快速心率的冠心病或高血压患者。此外,研究显示它们对减轻蛋白尿有一定益处,且引起水肿的副作用远比二氢吡啶类轻微。
3、利尿剂——降压“辅助军”
在CKD患者的降压方案中,利尿剂通常扮演“辅助军”的角色,其主要任务是排除体内多余的水分和钠,控制血容量,从而辅助其他降压药更好地发挥作用,尤其对于解决水肿问题至关重要。利尿剂的选择与患者的肾功能分期密切相关,因为不同类型的利尿剂在肾功能不全时的效果差异巨大。
轻中度肾功能不全 (CKD 1-3期, eGFR ≥ 30 ml/min):此时,噻嗪类利尿剂(如氢氯噻嗪)或作用更强、半衰期更长的噻嗪样利尿剂(如本案例中患者使用的吲达帕胺)是有效的选择。吲达帕胺因其更长的半衰期和效力,通常优于氢氯噻嗪。
重度肾功能不全 (CKD 4-5期, eGFR < 30 ml/min):当肾功能严重下降时,噻嗪类利尿剂的作用会大打折扣,甚至完全失效。此时,必须换用作用更强劲的袢利尿剂,如呋塞米、托拉塞米等。它们作用于肾脏髓袢的升支粗段,利尿效果强大,是重度肾功能不全和心衰患者控制水肿和血容量的核心药物。KDOQI指南明确指出,袢利尿剂可用于所有CKD阶段。
药物治疗方案调整(一)
肾功能恶化:用药4个月后,患者因高钙血症导致肌酐水平急剧升高(309.2umol/L),提示肾功能可能进一步恶化。医生随即调整了降压方案,停用沙库巴曲缬沙坦,继续服用硝苯地平控释片,必要时联合加用非洛地平缓释片治疗。
血钾异常升高:方案调整20天后,患者再次来到医药联合门诊复诊。药师在仔细评估患者情况后,发现患者肌酐水平有所下降(179.6umol/L),提示患者肾功能较前好转,但血钾较前升高(血钾5.2mmol/L)。针对这些变化,药师提出了以下关键建议:
药师建议:
针对血钾高:停用非奈利酮。非奈利酮作为新型的非甾体类盐皮质激素受体拮抗剂(MRA),通过阻断醛固酮与其受体结合,发挥强大的抗纤维化、抗炎作用,从而实现心肾双重保护,但在肾功能不全患者中容易引起高钾血症。
血压管理:此时患者单用硝苯地平控释片基本达标(维持在130-135/70 mmHg,心率65-70次/分)。继续监测家庭血压,若血压升高,结合患者肾功能情况(eGFR为25ml/min),建议联合其他非二氢吡啶类钙通道阻滞剂,例如地尔硫卓,以期将血压降至135mmHg以下。
问题2:“水肿”加重怎么办?——降压方案的“排水”智慧
患者血压控制尚可(130-135/70 mmHg),但双下肢可凹性水肿加重,提示体内液体潴留。医师药师讨论后分析,这很可能与大剂量使用CCB有关。
患者正在使用高剂量的硝苯地平,上文提到,这类药物通过强力扩张动脉来降压,但对静脉扩张作用弱,容易导致毛细血管内外压力失衡,液体渗出至组织间隙,从而引发脚踝和下肢水肿,这是它们最常见的副作用之一。
药物治疗方案调整(二)
调整CCB类型:地尔硫卓属于非二氢吡啶类CCB,与硝苯地平相比,它降压作用更温和,能同时减慢心率(患者心率65-70次/分,有空间使用),且引起下肢水肿的副作用显著较轻。可将硝苯地平控制片更换为水肿风险更小的地尔硫卓。
调整利尿剂:此时患者的eGFR > 30 ml/min,可加用吲达帕胺缓释片;若eGFR < 30 ml/min,吲达帕胺效果可能会受到限制,可换用作用更强的袢利尿剂(如呋塞米、托拉塞米),它们即使在严重肾功能不全时依然能有效排除体内多余水分,是治疗此类水肿的首选。近期研究也支持在晚期CKD中,袢利尿剂在处理液体负荷方面优于噻嗪类利尿剂。
联用RAAS抑制剂方案:同样,可以考虑联合上文提到的沙库巴曲缬沙坦,RAAS抑制剂可以减轻CCB引起的外周水肿,但需监测肾功能及警惕血钾升高。
问题3:针对冠心病合并重度肾功能不全其他药物,需要作何考量?
除了降压药物,冠心病合并重度肾功能不全患者还常涉及多种其他药物,药师在评估时需全面考量,确保用药安全有效。
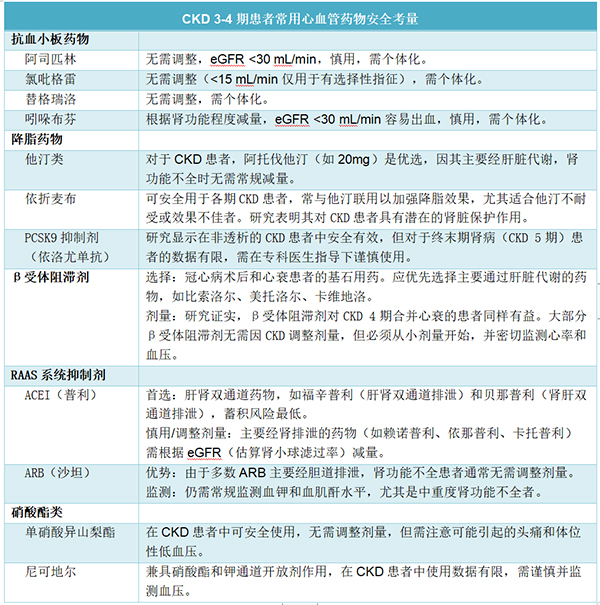
药师总体建议
回顾这位78岁患者的用药历程,从最初的“组合重拳”到遭遇“肾功能危机”,再到调整后出现“高钾血症”和“水肿”,每一步都充满了挑战。这个案例生动地展示了冠心病合并重度肾功能不全患者药物治疗的极端复杂性和动态性。最终,在心内科医生和临床药师的通力协作下,通过停用非奈利酮、优化CCB和利尿剂的选择,并全面审视其他药物,患者的病情得到了有效控制,潜在的用药风险也被一一化解。这个过程告诉我们,对于这类复杂的患者,成功的治疗离不开以下三大核心原则:
1、个体化精准用药:没有放之四海而皆准的“万能药方”。所有治疗方案都必须根据患者的具体肾功能分期、电解质水平、血压心率、合并症以及对药物的耐受性来“量体裁衣”。
2、动态监测指标:血肌酐、血钾、血压、心率是守护心肾安全的“生命指标”。在调整用药方案的初期和过程中,必须进行频繁、规律的监测,以便及时发现问题、规避风险。
3、多学科团队协作(MDT):心内科医生、临床药师组成的专业团队是保障患者用药安全和有效的基石。医生负责诊断和制定总体治疗策略,而药师则从药物的药理特性、相互作用、不良反应等角度提供专业建议,共同为患者保驾护航。
冠心病合并重度肾功能不全患者的用药管理是一个复杂而精细的过程。在“医药联合门诊”模式下,心脏科医生负责把握疾病的整体治疗方向和策略,而临床药师则发挥其专业特长,专注于药物的相互作用、剂量调整、不良反应监测和患者教育。最终,形成了“1+1>2”的合力,能够最大限度地规避用药风险,优化治疗方案。
药学门诊是指医疗机构药师在门诊为患者提供的用药评估、用药咨询、用药教育、用药方案调整建议等一系列专业化药学服务。患者在药学门诊,可获得一对一、面对面、规范化的用药评估,解决用药疑惑,确保安全合理用药。北京友谊医院药学门诊(药物重整)自2019年5月28日开诊以来,已为上千名患者解决药物治疗相关问题,包括药物重整、药物过敏后替代药物选择、药物相互作用鉴定、血脂、血压、血糖不达标调整用药等。出诊的药师都具有主管药师及以上专业技术职务任职资格,具备中国药物治疗管理(CMTM)资质或美国药物治疗管理(MTM)资质。
参考文献
[1] 中华医学会心血管病学分会, 中华心血管病杂志编辑委员会. 中国慢性冠脉综合征患者诊断及管理指南[J]. 中华心血管病杂志, 2024, 52(6): 589-614.
[2] Vrints C,et al; ESC Scientific Document Group. 2024 ESC Guidelines for the management of chronic coronary syndromes. Eur Heart J. 2024 Sep 29;45(36):3415-3537.
[3] 国家卫生计生委合理用药专家委员会. 冠心病合理用药指南(第2版)[J].中国医学前沿杂志(电子版), 2018,10(06):1-130.
(药学部 赵莹、崔向丽)
上一篇: 【友谊科普】认识腹膜后纤维化
下一篇: 【友谊科普】为什么你的眼里常含眼泪?


 微博
微博 微信
微信

 京公网安备11010202008305号
京公网安备11010202008305号